(Para vídeoaulas, acesse o canal no Youtube - ainda está em construção, estou me dedicando neste trabalho para ajudar os queridos estudantes de Educação Física - inscrevam-se, acessem: https://www.youtube.com/channel/UCWE7XF2apsn3woTq5mNSjug?view_as=subscriber)
Prescrição ideal de exercício físico para o portador de Diabetes mellitus tipo I (insulino–dependente).
Prescrição ideal de exercício físico para o portador de Diabetes mellitus tipo I (insulino–dependente).
Para praticar o exercício ideal, deve-se identificar o tipo de atividade, a duração, a intensidade, a glicemia capilar antes da atividade, a frequência semanal e achar as variáveis para otimizar o treinamento. A atividade física promove o controle da glicose sanguínea.
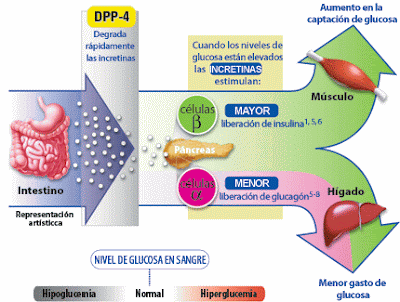
Patologia – síndrome metabólica: excesso de glicose sanguínea – a glicose não é carreada do sangue para o interior da célula – hiperglicemia. Ocorre a glicosúria (excesso de glicose expelido na urina), quando há mais de 125mg/dl de glicose no sangue em jejum.
Sintomas específicos – poliúria, polidipsia, polifagia, hiperglicemia etc.
Sintomas inespecíficos – sonolência, cansaço, desânimo etc.
Tipo I – não tem ação da insulina (a produção é interrompida no pâncreas). Causas: hereditariedade, estresse, vírus, disfunção auto-imune, doença pancreática e hepática, alterações endócrinas etc.
Tipo II (não dependente de insulina) – 82% das pessoas diabéticas são do tipo II; não é congênita, é hereditária, obesidade, estresse, idade avançada, sedentarismo, efeitos da dieta, fármacos, sobrecarga no pâncreas.
Diabete gestacional – não tem explicação (acredita-se que seja pela má-formação do feto; a glicose não é carreada para o mesmo).
Terapias básicas: dieta, exercícios, insulina sintética, hipoglicemiantes orais, educação.
Complicações tardias: não é apenas uma doença, também envolve outras doenças.
Doenças crônicas – oculares crônicas (cegueira: catarata irreversível); nefropatias diabéticas (hipertensão etc.); doença vascular; pé diabético etc.
Doenças agudas (acontecem imediatamente) – cetose e cetoacitose diabéticas; coma hiperosmolar não-cetônico; hiperglicemia extrema (mais de 600mg/dl) etc.
Avaliação pré-exercício físico: histórico e exame físico; revisão de todos os sistemas; evolução da diabete; hemoglobina glicolisada; exames oftalmológico e neurológico; evolução nefrológica; evolução do peso; evolução cardiovascular; pressão arterial; frequência cardíaca; lipídeo sanguíneo.
Orientações gerais sobre a regulação da resposta glicêmica ao exercício:
· monitorar a glicemia antes e depois dos exercícios;
· ingestão de alimentos;
· ingestão de carboidratos se a glicose estiver abaixo de 100mg/dl para evitar hipoglicemia;
· alimentos ricos em carboidratos prontamente disponíveis durante e após os exercícios (gatorade, banana);
· aprender a resposta glicêmica a diferentes condições de exercícios;
· retardar o exercício se a glicemia estiver abaixo de 100mg/dl ou acima de 250mg/dl;
· monitorar a alimentação até 24hs após o exercício para evitar hipoglicemia pós-exercício de inicio tardio.
Benefícios da atividade física
· reduz a glicemia durante e após os exercícios;
· melhora a sensibilidade a insulina;
· melhora o perfil lipídico;
· diminui os triglicérides;
· leve diminuição do LDL-colesterol;
· aumento do HDL-colesterol;
· melhora da hipertensão leve e moderada;
· aumento do gasto de energia;
· preservação da massa corporal magra;
· aumento da forca de flexibilidade;
· melhora da disposição geral e a sensação de bem-estar.
Estratégia para controlar hiper ou hipoglicemia pós-exercicio: aplicar insulina pelo menos 1h antes do exercício; diminuir a dose de insulina de ação curta e intermediaria antes do exercício.
Riscos da atividade física sem orientação profissional:
· hipoglicemia induzida pelo exercício;
· precipitação ou exarcebação de doença cardiovascular;
· angina no peito;
· infarto do miocárdio;
· morte súbita;
· piora da diabete;
· retinoptia proliferativa;
· proteinúria aumentada;
· capacidade aeróbia máxima diminuída;
· neuropatia autonômica;
· hipotensão postural etc.
Guia de prescrição de exercícios físicos
Aeróbios – intesidade: 40%, 65% do VO2 máximo; duração: 20 a 30 minutos/ 30 a 60 minutos (porém é muito extenuante); frequência semanal: 3 a 5 vezes por semana ou todos os dias.
Contra-resistência – maior intensidade; menor carga e muitas repetições; todos os dias.
Exercícios para pacientes com complicações tardias
Neuropatia diabética – peso limitado, poucas repetições, só membros superiores (devido o mau retorno venoso nos membros inferiores) e baixo impacto.
Neuropatia autonômica – baixa intensidade (para não modificar a pressão arterial).
Retinopatia – baixa intensidade, baixo impacto, evitar contato (lutas) e manter a pressão arterial abaixo de 170mmHg.


Nenhum comentário:
Postar um comentário